潰瘍性大腸炎について(診断の流れ~治療方法まで)
■血液でできる新しいバイオマーカー
ロイシンリッチα2グリコプロテイン(LRG)は、ロイシンリッチリピートと呼ばれるドメインを8つ含む約50kDaの糖蛋白質で、炎症性腸疾患の活動期の判定の補助に有用な新規血清バイオマーカーです。特に潰瘍性大腸炎やクローン病といった炎症性腸疾患(Inflammatory bowel disease:IBD)においては、内視鏡検査による疾患活動性評価とLRG値が相関することから、侵襲性の低い検体検査で簡便に評価することが可能となります。また、LRGはTNFα、IL-22といったIL-6以外のサイトカインで引き起こされる炎症でも発現するため、CRPが正常範囲内の症例における活動性評価に有用です。臨床指標とCRP、LRGの組み合わせ測定では単独測定に比べ、活動期の病態検出感度が高くなることも報告されています。IBDにおける活動期の判定補助やモニタリング、治療選択の一助としてご活用ください。
- ロイシンリッチα2グリコプロテイン(Leucine-rich alpha 2 glycoprotein:LRG)は、ロイシンリッチリピートと呼ばれるドメインを8つ含む約50kDaの糖蛋白質で、炎症性腸疾患の活動期の判定の補助に有用な新規血清バイオマーカーです。
- 特に潰瘍性大腸炎やクローン病といった炎症性腸疾患(Inflammatory bowel disease:IBD)においては、内視鏡検査による疾患活動性評価とLRG値が相関することから、侵襲性の低い検体検査で簡便に評価することが可能となります。
- また、LRGはTNFα、IL-22といったIL-6以外のサイトカインで引き起こされる炎症でも発現するため、CRPが正常範囲内の症例における活動性評価に有用です。臨床指標とCRP、LRGの組み合わせ測定では単独測定に比べ、活動期の病態検出感度が高くなることも報告されています。IBDにおける活動期の判定補助やモニタリング、治療選択の一助としてご活用ください。
■血液でできる新しいバイオマーカー
潰瘍性大腸炎とは
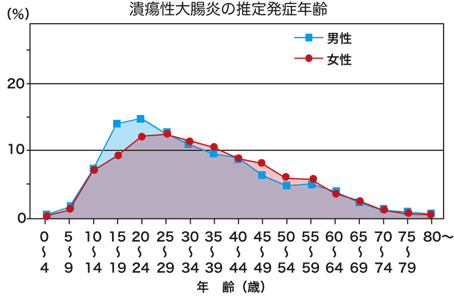
~難病情報センター(公益財団法人難病医学研究財団)H.P.より引用~
潰瘍性大腸炎の診断の流れ
潰瘍性大腸炎の診断の流れ
- 症状;持続性・反復性の血性下痢・粘血便、下腹部の痛み
- +
- 身体所見;発熱、貧血、体重減少の徴候,腹部圧痛
- ・大腸内視鏡(+生検組織検査)
- +
- ・病態把握と鑑別診断
- CBC、CRP を含む一般血液検査
- 便の細菌学的・寄生虫学的検査
- X 線、US、CT などの画像検査など
- ➀潰瘍性大腸炎
- ~病変範囲の判定~
- 「直腸炎型」、「遠位大腸炎型」、「左側大腸炎型」
- 「全大腸炎型」
- ~重症度の判定~
- 「軽症」、「中等症」、「重症」、「劇症」
- ➁他疾患
- 特に感染性腸炎など
▼

▼
- 症状;持続性・反復性の血性下痢・粘血便、下腹部の痛み
- 身体所見;発熱、貧血、体重減少の徴候、腹部圧痛
- ・大腸内視鏡(+生検組織検査)
- ・病態把握と鑑別診断
- CBC、CRPを含む
一般血液検査 - 便の細菌学的・寄生虫学的検査
- X線、US、CT などの画像検査など
- ➀潰瘍性大腸炎
- ~病変範囲の判定~
- 「直腸炎型」、「遠位大腸炎型」
- 「左側大腸炎型」、「全大腸炎型」
- ~重症度の判定~
- 「軽症」、「中等症」、「重症」、「劇症」
- ➁他疾患
- 特に感染性腸炎など
+
▼

+
▼
潰瘍性大腸炎で行われる検査
― 大腸内視鏡(+生検組織検査)に加え、血液や便の検査、レントゲン検査など
➀血液検査
■主な血液検査の項目
~肝機能~
~腎臓の機能~
~膵臓の機能~
➁便検査
➂尿検査
➃下部消化管内視鏡検査(大腸カメラ)
-
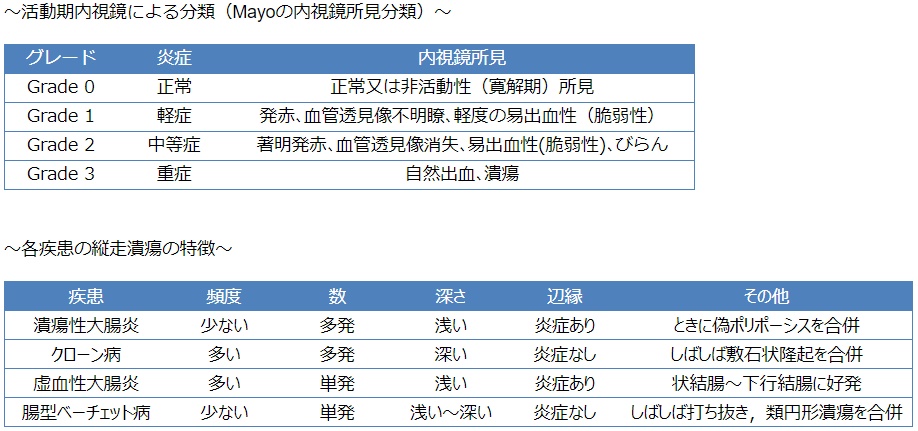
~活動期内視鏡による分類(Mayoの内視鏡所見分類)~
| グレード |
炎症 |
内視鏡所見 |
| Grade 0 |
正常 |
正常又は非活動性(寛解期)所見 |
| Grade 1 |
軽症 |
発赤、血管透見像不明瞭、軽度の易出血性(脆弱性) |
| Grade 2 |
中等症 |
著明発赤、血管透見像消失、易出血性(脆弱性)、びらん |
| Grade 3 |
重症 |
自然出血、潰瘍 |
~各疾患の縦走潰瘍の特徴~
| 疾患 |
頻度 |
数 |
深さ |
辺縁 |
その他 |
|
潰瘍性大腸炎 |
少ない |
多発 |
浅い |
炎症あり |
ときに偽ポリポーシスを合併 |
| クローン病 |
多い |
多発 |
深い |
炎症なし |
しばしば敷石状隆起を合併 |
| 虚血性大腸炎 |
多い |
単発 |
浅い |
炎症あり |
状結腸〜下行結腸に好発 |
| 腸型ベーチェット病 |
少ない |
単発 |
浅い~深い |
炎症なし |
しばしば打ち抜き,類円形潰瘍を合併 |
鑑別診断の際にポイントとなる所見・縦走潰瘍と偽ポリポーシス
・偽ポリポーシスが認められた場合、クローン病の敷石像との鑑別が必要なことがある。鑑別のポイントとして、潰瘍性大腸炎(UC)の偽ポリポーシスは丈が低く大きさは不整形で、間に小潰瘍やびらんがみられること、ポリポーシス周囲粘膜は萎縮性である。
➄病理検査
➅CT検査
潰瘍性大腸炎の治療
1)内科的治療
2)外科的治療
潰瘍性大腸炎の経過
 ~LINE公式アカウントを開設しました~
~LINE公式アカウントを開設しました~新型コロナウイルス情報、弊社からのお知らせ、最新トピックス、採用等の情報をスマホで確認いただけます。
またAI機能を用いた検査項目検索など様々な機能があります。弊社検査案内の代わりにご利用いただけます。
-
PDFはこちら → “日本臨床LINE”
追加登録はこちら ↓








